糖質制限ダイエット(低炭水化物ダイエット)は、ダイエットの定番ですが、最近の研究から、他のダイエットと比べて効果に大差ないことがわかってきました。しかも、糖質の代わりに摂取する食品の種類によっては、死亡率を高めてしまう問題まであります。糖質制限のデメリットを克服し、メリットだけを享受するには糖質制限よりも糖質選別の方がお薦めです。この記事では、最新の研究成果をふまえながら、ダイエットしつつ健康寿命を延ばす最善の方法を考えます。
1. 糖質制限とは何か
1.1. 糖質制限の定義
糖質制限とは、三大栄養素の一つである糖質の摂取量を制限する一方で、残りの二つ、脂質とタンパク性の摂取に制限を設けない食餌療法(ダイエット)のことです。糖質制限は、英語圏では、低炭水化物ダイエット(low-carbohydrate diets)、略してローカーボ・ダイエット(low-carb diets)と呼ばれていますが、糖質(saccharide)は、食物繊維以外の炭水化物の栄養素なので、厳密に言えば、二つの概念は同じではありません。糖質制限をする上で食物繊維の摂取は問題ではなくて、例えばキノコは食物繊維からのみ成り、炭水化物ではあっても糖質ではないから、糖質制限という点では食べてもかまわないことになります。
もとより、糖質制限という名称も完璧ではありません。糖質制限では、オリゴ糖などの難消化吸収性糖質は制限の対象外なので、消化吸収性糖質制限と言った方がもっと精確ですが、長すぎて普及しそうにありません。低炭水化物ダイエットでも、食物繊維や難消化吸収性糖質の摂取が制限されることはないので、以下、低炭水化物ダイエットも糖質制限も、消化吸収性糖質の摂取を制限する同じような食餌療法ということにしたいと思います。
令和元年11月に実施した「国民健康・栄養調査[1]」によると、日本人の摂取栄養素に占める穀類エネルギー比率は38.1%、炭水化物エネルギー比率(全体からたんぱく質と脂肪のエネルギー比率を引いた残余値)は55.3%です。炭水化物エネルギー比率は、1970年代には、60%を超えていたので、最近はやや減少傾向にありますが、低炭水化物ダイエットはこの比率をさらに下げることを推奨します。
米国での定義[2]では、低炭水化物ダイエットとは、炭水化物エネルギー比率が26%以下、もしくは、130g/日以下の食事療法です。10%以下、もしくは、50g/日以下の厳しい低炭水化物ダイエットは、糖質の不足を補うケトン体(後述)の産生を強化するため、特にケトン体ダイエット(Ketogenic Diet)とも呼ばれます[3]。
1.2. 糖質制限の歴史
糖質制限ダイエットの歴史は、19世紀に遡れるほど古いのですが、主流の方法ではありませんでした。このダイエット法を世間で流行させたのは、1972年にアトキンス(Robert Coleman Atkins; 1930年10月17日 – 2003年4月17日)が出版して、ベスト・セラーとなった『アトキンス博士のダイエット革命[4]』です。それ以前は、脂質の摂取量を減らす方法が主流であったため、摂取制限対象を脂質から炭水化物に替えたアトキンス式低炭水化物ダイエットは、ダイエット業界にパラダイム・シフトをもたらしたと言えます。
日本で著名な糖質制限ダイエットの提唱者は、江部康二(えべこうじ;1950年1月8日 – )です。但し、江部の重点は、体重減量ではなくて、糖尿病治療にあります。糖尿病治療法としての糖質制限の歴史も古く、1797年のスコットランドの軍医、ジョン・ロロ(John Rollo; ? – 1809年12月23日)による治療報告が最初とされ、それ以来、19世紀を通じて糖尿病の標準的な治療法となりました[5]。
日本糖尿病学会も、1965年に最初に出した食事療法のガイドライン『糖尿病食事療法のための食品交換表』で、糖質制限をカロリー制限とともに糖尿病を治療する食事療法として併記していました。しかし、1993年の第5版から、糖質制限を削除し、カロリー制限だけを残す方針に変更しました。2013年の第7版では、糖質制限ブームを意識してか、それまで炭水化物量60%の例だけだったのを、55%と50%のパターンも掲載するなど、それなりに譲歩した[6]ものの、現在でも、糖質制限を認めないという立場を変えていません。しかし、海外では、治療方法として採用しているところもあります。
今日、糖質制限は、体重減量方法や2型糖尿病をはじめとする生活習慣病の治療方法としてだけでなく、癲癇や神経変性疾患やがんなどの治療方法としても応用が期待されています。歴史が長く、かつ多くの人が実践している食事療法ゆえに、多くの研究者がその効果を検証しています。これは重要なことです。研究の蓄積があるということは、効果があるかどうか、エビデンスがあるかどうかについて、より正しい知識を私たちが得られるからです。
1.3. 基本用語の解説
今回、連載の初回であるため、エビデンス(証拠、根拠)があるとはどういうことなのかについて、初歩的な解説をしたいと思います。エビデンスの説明では難しそうな用語も出てきますが、それらは、健康科学の分野で科学リテラシーを高めるには、最低限知っておかなければいけないことです。なお、既に知っている方は、この節を飛ばして、次の章から読んでください。
医療の分野では、ある治療法AのBという効果にエビデンスがあるということは、ランダム化比較試験(RCT=Randomized Controlled Trial)で、Aを講じた処置群に、Aを講じない対照群以上の統計学的有意性のある効果Bが観察されることで示されます。その際、プラセボ効果や観察者バイアスの影響を防ぐために、ランダム化比較試験には、二重盲検法(double blind test)がよく用いられます。
今、Aが、薬aの投与だとしましょう。二重盲検ランダム化比較試験を実施するには、被験者を無作為(ランダム)に処置群と対照群に分け、処置群の被験者には、薬aを投与し、対照群の被験者には、それとは外形的に区別がつかない偽薬(プラセボ)a’を投与します。被験者は、自分がどちらを服用しているのかわからないので、これによりプラセボ効果を排除できます。また双方のB効果を測定する側にも、どちらがどちらなのかを知らせないことにより、観察者バイアスも排除できます。ダブル・ブラインドと呼ばれる所以です。
二重盲検ランダム化比較試験で、薬aが偽薬a’よりもよりも大きなB効果を生むと判明したとしても、その違いは偶然の産物かもしれません。偶然とは見なさない確率(probability)の低さが有意水準で、通常、p<0.05の時、有意と判断されます。より厳密さを求める時には、p値(p-value)として、0.01(1%)が採用されることもあります。いずれにせよ、p値が小さいほど、効果の相違はたまたまではなく、有意であると見なされます。
多数のランダム化比較試験の情報を系統的に収集した上で、それらの質を批判的に吟味し、要約した研究は、システマティック・レビューと呼ばれ、各研究の結果を統計学的手法で統合して得られた解析結果は、メタアナリシスと呼ばれます。システマティック・レビューとメタアナリシスは、個別のランダム化比較試験よりも標本サイズが大きくなるので、相対的にエビデンスのレベルが高くなります。メタアナリシスに際しては、統合する研究間の結果にばらつきや偏りがあるかどうかを異質性の検定を用いて確認します。ばらつきや偏りの程度を%で表すI2検定では50%より小さい場合に、異質性が低く、結果の信頼性が大きいと判断されます。
レベルの高いエビデンスがあるから正しいとは限りません。しかし、少なくとも、エビデンスのレベルが高い方法を採用した方が、低い方法を採用するよりも成功する確率は高いと言えます。この連載では、できるだけエビデンスのレベルが高い最新の研究成果を紹介しながら、健康維持やアンチエイジングのために何をすればよいのかを考えていきたいと思います。
2. 糖質制限の健康効果
2.1. 体重を減らす効果
おそらく、最も多くの人が関心を持つ糖質制限の効果は、体重減量効果であろうと思います。研究者の関心も高くて、非常に多くのランダム化比較試験が実施され、システマティック・レビューも数多く出版されたため、2018年には、システマティック・レビューのシステマティック・レビューまでが登場しました[7]。このシステマティック・レビューのシステマティック・レビューによると、12本のシステマティック・レビューのうち、10本がメタアナリシスを伴い、バイアスのリスクの低さなどの品質で分類すると、高品質は2本、中程度の品質は3本、低品質は7本と認定されたとのことです。他のダイエット、すなわち、低脂肪ダイエットや栄養バランスの取れたカロリー制限ダイエットと比べた低炭水化物ダイエットの体重減量効果は、高品質のシステマティック・レビューのメタアナリシスでは、ほとんどないという結論であるのに対して、低品質のシステマティック・レビューのメタアナリシスでは、5本中4本が優位性を認めています。
システマティック・レビューの世界最高峰とされているコクラン・レビューも、2022年の最新の報告[8]で、低炭水化物ダイエットの優位性を疑問視しています。すなわち、61のランダム化比較試験をメタアナリシスでまとめたところ、栄養バランスの取れたダイエットと比べた低炭水化物ダイエットの減量差は、
- 2型糖尿病ではない太り気味もしくは肥満の参加者の場合:
- 3~8.5ヶ月間の平均差で、−1.07 kg(95%信頼区間[9]:−1.55~−0.59kg、I2 = 51%、3286人の参加者、37件のRCT)
- 1~2年間の平均差で、−0.93 kg(95%信頼区間:−1.81~−0.04kg、I2 = 40%、1805人の参加者、14件のRCT)
- 2型糖尿病の太り気味もしくは肥満の参加者の場合:
- 3~6ヵ月間の平均差で、−1.26 kg(95%信頼区間:−2.44~−0.09kg、I2 = 47%, 1114人の参加者、14件のRCT)
- 1~2年間の平均差で、−0.33 kg(95%信頼区間:−2.13~1.46kg、I2 = 10%、813人の参加者、7件のRCT)
とのことです。要するに、2型糖尿病かどうかとは関係なく、他のダイエットと比べた減量差は、極めてわずかということです。
もちろん、これらのシステマティック・レビューは、糖質制限ダイエットに体重を減らす効果があることを否定していません。実際コクラン・レビューは、3~8.5ヶ月間の短期間の糖質制限ダイエットが、平均12.18~4.45kgの減量をもたらすとしています。ただ、他のダイエットによる減量と比べ、特に大きな優位性はないということです。つまり、体重を減らす上で重要なことは、摂取カロリーを減らすことであって、糖質のみを減らすか、脂質のみを減らすか、栄養バランスを保ったまま減らすかといったことは、減量という点では大きな違いをもたらさないという結論なのです。
その理由を生理学的に説明しましょう。私たちが摂取する糖質は、消化の過程でグルコースなどの単糖類に分解されます。グルコースは、以下の図に示されるとおり、解糖系でピルビン酸に分解された後、ミトコンドリアのクエン酸回路に入り、好気呼吸と呼ばれているATP産出の材料となります。
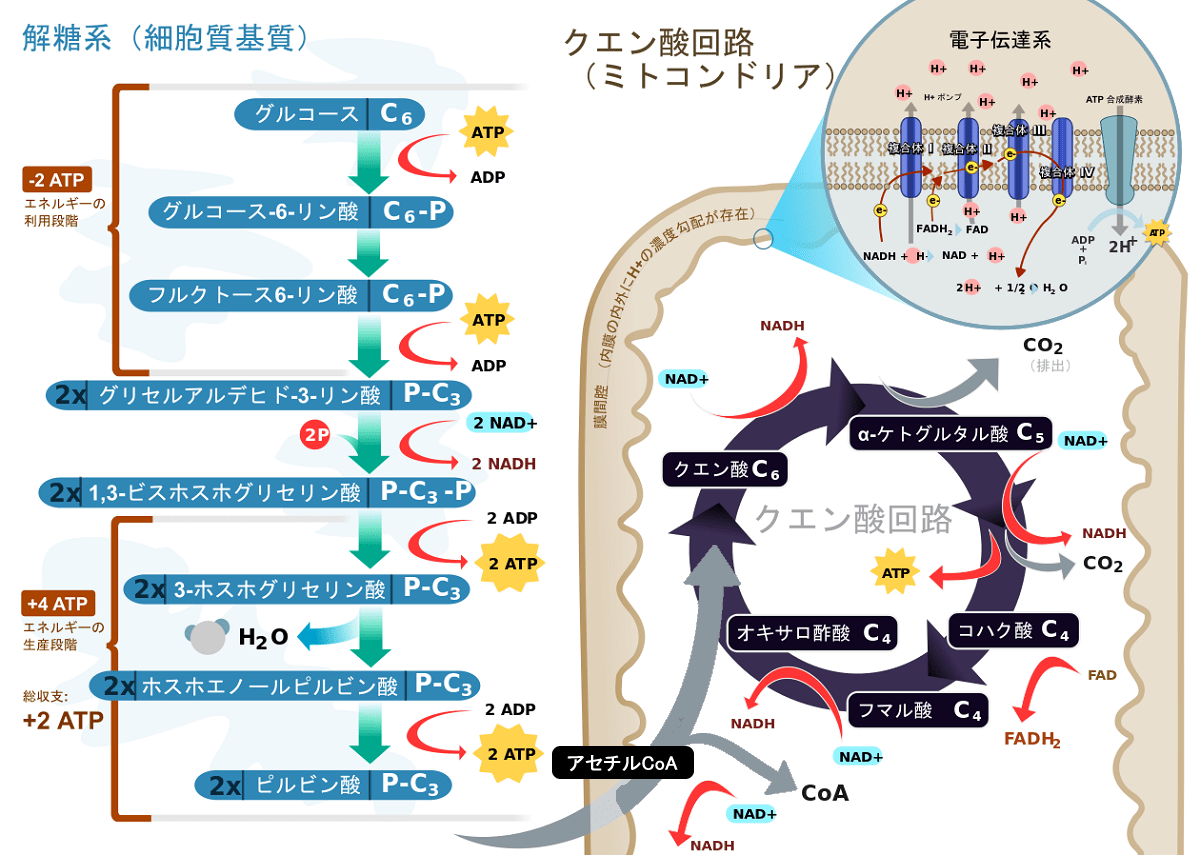
好気呼吸における解糖系とクエン酸回路。出所:Fvasconcellos, RegisFrey, ふわふわ. “好気呼吸の概略の説明図.” Licensed under CC-BY-SA. 著者による改変あり。
フルクトースやガラクトースなどの他の単糖類も、解糖系に入って、好気呼吸の材料となりますが、エネルギー源は糖質に限定されません。糖質制限ダイエットの結果、糖質の分解物が体内で減ると、脂質やたんぱく質の分解物が代わりに解糖系とクエン酸回路に投入され、エネルギーを生み出します。以下の図において、青色は脂肪から、茶色はタンパク質から作られる材料です。
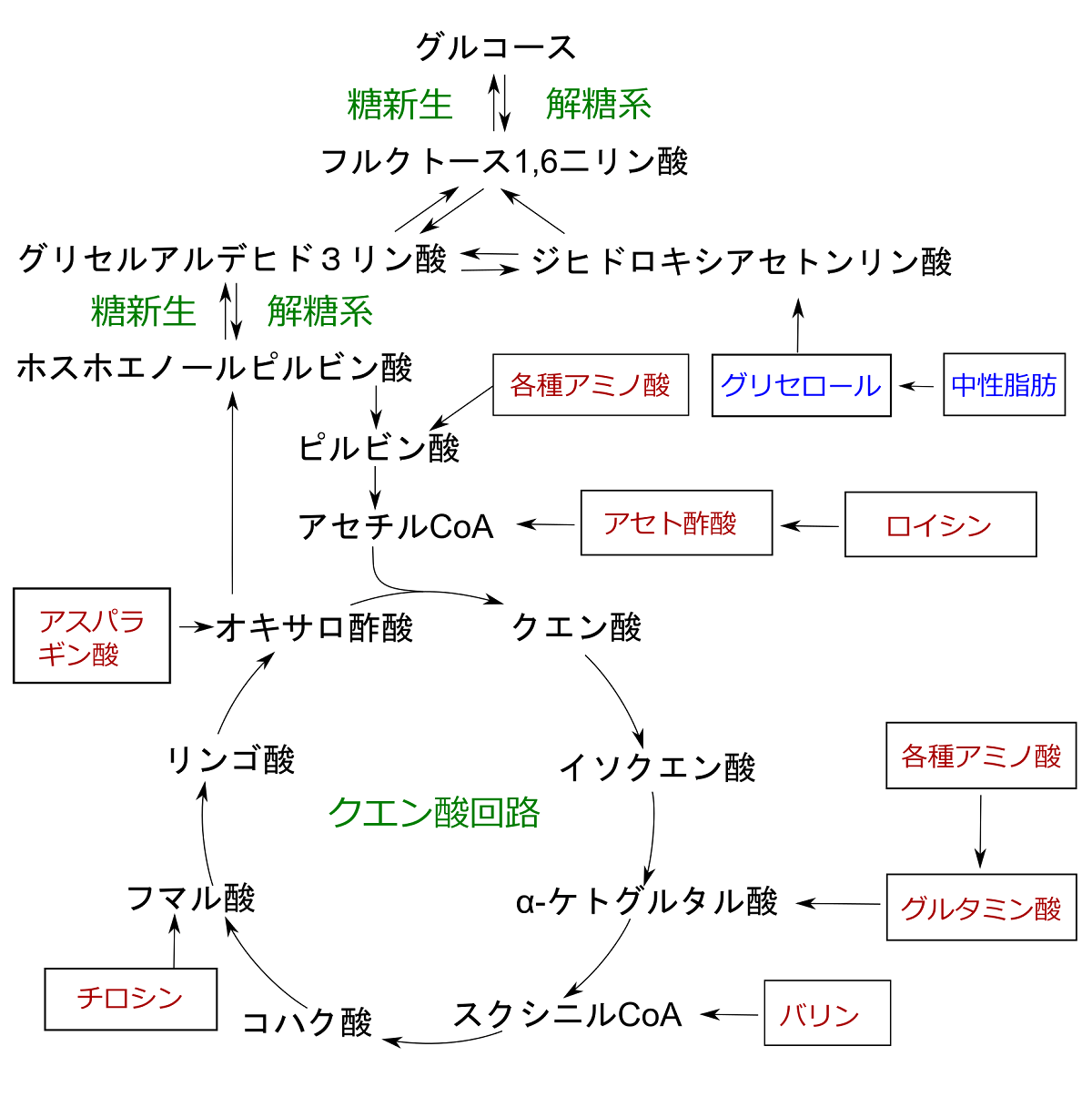
糖新生の代謝経路。出所:Mikael Häggström. “Amino acid catabolism revised.” Licensed under CC-0. 著者による改変あり。
脂質とタンパク質が十分ある場合、解糖系に経路を逆行させて、グルコースを作らせます。この代謝経路は、糖新生と呼ばれます。糖質を制限しても、脂質とタンパク質からグルコースが作られるから、短期的にはともかく、長期的には、糖質のみを制限しないダイエットと結果に大差が生じないと考えられます。
2.2. 生活習慣病を改善する効果
生活習慣病とは、食事を含めた生活習慣が発症や進行に深く関わっている疾患群のことで、肥満、脂質代謝異常、高血圧、糖尿病の「死の四重奏[10]」が代表的な疾患です。糖質を肝臓や筋肉にグリコーゲンとして貯蔵しきれないほど過剰に摂取すると、血液中のグルコースが中性脂肪に変化し、内臓脂肪として体内に蓄積されます。内臓脂肪が増えると、たんに肥満になるだけでなく、アディポカイン(脂肪細胞から分泌される生理活性タンパク質)の分泌に異常が生じます。すなわち、一方で、
- インスリンの効果を高め、動脈硬化を防ぐアディポネクチン
- 食欲を抑制するレプチン
の分泌を減らし、他方で、
- インスリン抵抗性を惹起するTNF‐α
- 血栓を作るPAI‐1
- 血圧を高めるアンジオテンシノーゲン
の分泌を増やすことで、生活習慣病を悪化させます。
それゆえ、糖質制限は、内臓脂肪の蓄積を防ぎ、生活習慣病の改善に資するはずです。問題は、糖質制限が、栄養バランスの取れたカロリー制限よりも、生活習慣病の改善効果で優位性があるかどうかです。死の四重奏の内、肥満については大きな優位性がないという結論でした。前出のコクラン・レビューは、残りの三つの疾患に関しても、栄養バランスが取れたダイエット方法と比較しているので、それを紹介しましょう。
- まずは、糖尿病の改善効果を、代表的な糖尿病のマーカーであるHbA1cの減少で確認しましょう。太り気味もしくは肥満の2型糖尿病患者の減量フェーズにおける変化は、栄養バランスが取れたダイエットと比べた1~2年間の平均差で、−0.14%(95%信頼区間:−0.38~0.10%、I2 = 31%、668人の参加者、6件のRCT)です。HbA1cの減少効果という点での優位性は、極めてわずかということです。
- 次に、脂質代謝異常の改善効果を、LDLコレステロール(悪玉コレステロール)の減少、HDLコレステロール(善玉コレステロール)の増加、中性脂肪(トリグリセリド)の減少で確認しましょう。太り気味もしくは肥満で、2型糖尿病患者ではない参加者の減量フェーズにおけるLDLコレステロールの変化は、栄養バランスが取れたダイエットと比べた1~2年間の平均差で、+0.04 mmol/L(95%信頼区間:−0.05~0.12 mmol/L、I2 = 33%、1494人の参加者、13件のRCT)、HDLコレステロールは、+0.06 mmol/L(95%信頼区間:0.02~0.10 mmol/L、I2 = 48%、1519人の参加者、13件のRCT)、トリグリセライドは、−0.11 mmol/L(95%信頼区間:−0.16~−0.06 mmol/L、I2 = 0%、1559人の参加者、13件のRCT)です。脂質代謝異常の改善効果という点での優位性は、ほとんどないということです。この結論は、2型糖尿病患者を対象にした結果でも変わりません。
- 最後には、高血圧の改善効果を、拡張期血圧(下の血圧)と収縮期血圧(上の血圧)の低下で確認しましょう。太り気味もしくは肥満で、2型糖尿病患者ではない参加者の減量フェーズにおける拡張期血圧の変化は、栄養バランスが取れたダイエットと比べた1~2年間の平均差で、−0.09 mm Hg(95%信頼区間:−1.29~1.12 mm Hg、I2 = 44%、1419人の参加者、11件のRCT)、収縮期血圧は、−1.37 mm Hg(95%信頼区間:−2.99~0.24 mm Hg、I2 = 34%、1397人の参加者、11件のRCT)です。高血圧の改善効果という点での優位性は、極めてわずかということです。この結論は、2型糖尿病患者を対象にした結果でも変わりません。
これらの結果は、肥満に対する減量効果に大差がなかったことから予想されることです。それでも、糖尿病治療のために糖質制限ダイエットが重用されるのは、糖質制限ダイエットには、血糖値スパイクを予防するという他のダイエットにはない効果があるからです。糖質の摂取で血中のグルコース濃度が上がると、通常は、インスリンが分泌され、グルコースが細胞に取り込まれて、グルコース濃度が下がるのですが、インスリンの分泌量が少なかったり、機能が十分でなかったりすると、グルコース濃度が急上昇することがあります。これが血糖値スパイクと呼ばれている現象で、血管の内壁に負担をかけ、動脈硬化を惹き起こす原因になると考えられています[11]。糖質制限ダイエットが糖尿病や高血圧の改善効果でわずかな優位性を持つのは、血糖値スパイク防止のおかげかもしれませんが、いずれにせよ、その優位性は極めて小さなものにすぎません。
2.3. がんを治療する効果
糖質制限ダイエットならではの効果として注目されるのは、がん(悪性腫瘍)を治療する効果です。ただし、治療を目指すなら、通常よりもさらに厳しい糖質制限ダイエット、ケトン体ダイエットを実践しなければなりません。糖質の摂取が極端に制限されると、糖新生によるグルコース生産が限界に達し、代わりに脂肪酸が代謝され、ケトン体(アセト酢酸 → D-β-ヒドロキシ酪酸+アセトン)が作られるようになります。三つのケトン体のうち、アセトンは肺から排出されます(ケトン体ダイエットで息が臭くなると言われるのはこのためです)が、他の二つは、ミトコンドリアのクエン酸回路に入って、エネルギーを産生します。
ケトン体を作ることがなぜがん治療になるのかを説明しましょう。がんは、有酸素下であっても、ミトコンドリアのクエン酸回路を利用した好気的解糖でエネルギーを産生するよりも、ピルビン酸を乳酸に分解する嫌気的解糖でエネルギーを産生します。これをワールブルグ効果と言います。嫌気的解糖では、1分子のグルコースから2分子のATPしか作られないのに対して、好気的解糖では、時間がかかるものの、最終的に38分子ものATPを作れます。したがって、有酸素下にすると、通常の細胞は、即座のエネルギー産生が求められる場合以外は、嫌気的解糖よりも好気的解糖でエネルギーを産生します。このパスツール効果が見られないことは、がん細胞の大きな特徴です。エネルギー産生で劣る嫌気的解糖にがんが依存しているということは、がんは大量のグルコースを必要とするということです。がんは、グルコース以外にも様々な栄養素をエネルギー源としていますが、ケトン体をエネルギー源にできません。それゆえ、ケトン体ダイエットで、がん細胞を兵糧攻めにできるということです。
もとより、ケトン体ダイエットによるがん治療には、十分なエビデンスがないので、標準治療に採用されていません。また、がんの種類によって、効果に差があります。2018年の調査[12]によると、ケトン体ダイエットが最も効果を発揮するのは、膠芽腫(glioblastoma)とのことです。膠芽腫とは悪性の脳腫瘍で、脳の神経細胞を支える神経膠細胞が腫瘍化したものです。脳には、脳に有害な物質が血管を通じて侵入しないように、物質の移動を制限する血液脳関門という機構があり、脂肪酸は血液脳関門を通過できません。通過できるエネルギー源は、グルコースとケトン体です。したがって、膠芽腫の場合、ケトン体ダイエットによる兵糧攻めが効果を発揮しやすいと考えられます。
ケトン体ダイエットは、1921年以来、百年にわたって、てんかん(神経細胞の異常活動で起きる発作症状)の治療方法として使われています[13]。また、最近では、アルツハイマー病(認知症をもたらす神経変性疾患)の治療方法としても効果があるのではないかと言われています[14]。しかし、これらは特殊な病気なので、ここでは深入りすることは避けます。ケトン体ダイエットは、かなり極端なダイエットなので、治療目的で始めるなら、医師と相談してからにしましょう。
3. 糖質制限の問題点の克服
3.1. 死亡率に与える影響
日本人の三大死因は、がん、心疾患、脳血管疾患です[15]。心疾患は、世界では最大の死因です[16]。それなら、糖質制限ダイエットの実践者は長生きするだろうと思うかもしれません。しかし、海外のリサーチ結果は芳しくありません。例えば、無作為抽出された30~49歳のスウェーデン女性4万2237人を1991年から2003年にかけてフォローアップした研究[17]によると、炭水化物摂取量を1デシル(十分位数)減らすごとに、またはタンパク質摂取量を1デシル増やすごとに、それぞれ総死亡率を6%(95%信用区間:0~12%)および2%(95%信用区間:−1~5%)増加させることが判明しました。
もとより、こうしたリサーチでは、何が原因で死亡率が高くなるのかがわかりません。この点で、手掛かりを与えてくれるのが、2010年にハーバード大学のファングらが発表した研究[18]です。1980年から2006年にかけて、心臓病、がん、糖尿病を発症していない8万5168人の米国女性(1980年に34−59歳)と4万4548人の米国男性(1986年に40−75歳)を対象に低炭水化物食スコア(糖質を制限するほど高くなる数値)の増加が死亡率に与える影響を追跡したところ、
- 動物性タンパク質の摂取量が多い低炭水化物食のグループのハザード比:1.23(95%信用区間:1.11~1.37, 回帰係数のP値:P=0.05)
- 植物性タンパク質の摂取量が多い低炭水化物食のグループのハザード比:0.80(95%信用区間:0.75~0.85, 回帰係数のP値:P<0.001)でした。
その後米国を対象に実施された調査[19]でも、同じような結論が出されています。
しかし、日本人を対象にした調査では、異なる結果が出ています。2014年発表の日本の調査[20]は、1980年から国内の30歳以上の参加者を29年間追跡して、低炭水化物食スコアと心疾患による死亡率と総死亡率の関係を調べました。男性参加者のデータからは統計的に有意な傾向は出ませんでしたが、女性参加者のデータに限定して、低炭水化物食スコアの最低デシルに対する最高デシルの多変量調整ハザード比を調べると、
- 心疾患による死亡率のハザード比は、0.60(95%信用区間:0.38~0.94, 回帰係数のP値:P=0.021)
- 総死亡率のハザード比は、0.74(95%信用区間:0.57~0.95, 回帰係数のP値:P=0.029)
で、摂取するタンパク質が動物性か植物性かは違いをもたらしませんでした。日本人の食事に占める炭水化物の割合は、もともと欧米と比べて高いので、それを減らす悪影響は出にくいようです。また日本人は欧米人よりも魚から動物性タンパク質を摂取する傾向があるので、タンパク質が動物性だからといって全原因死亡率が高くなることはないのでしょう(ただし、後述のようにがんリスクは別)。日本人男性のデータにはっきりした傾向が見られないのは、外食が多く、食事内容が可変的で、データが不正確だからと考えられています。
米国で、動物性タンパク質の摂取量が多い糖質制限ダイエット実践者の死亡率が高い原因は何でしょうか。まず、考えられることは、米国人はタンパク質として、牛肉や豚肉などの赤身肉を好む傾向があるということです。加工肉を含めた赤身肉の摂取が全原因死亡率に与える影響を調べた2014年のメタアナリシス[21]によると、消費量最小カテゴリーに対する消費量最多カテゴリーの相対リスクは、1.29(95%信用区間:1.24~1.35, 5研究, 非線形P値:p<0.001)とのことなので、糖質制限で赤身肉の消費を増やし、腸内環境を悪化させて、健康を害したという可能性が考えられます。日本人9万171人を対象にした前向きコホート研究[22]でも、低炭水化物食スコアの上昇は、動物性タンパク質の摂取の増加を伴う場合、がん全般のハザード比と相関する(1.08, 信用区間:1.02~1.14, 回帰係数のP値:P=0.012)ことが判明しています。
もう一つ考えられるのは、動物性タンパク質は植物性タンパク質よりも腎臓に負担をかけるため、動物性タンパク質の大量摂取は腎結石などの腎障害を惹き起こしやすく、その結果死亡率を高めるという可能性です。2021年に発表された研究[23]は、低炭水化物ダイエットが死亡率に与える影響を、慢性的な腎臓病の有無で分けて調べました。米国の参加者を中央値24年間追跡して、低炭水化物食スコア最低の四分位数に対する最高の四分位数の全原因死亡率を調べたところ、多変量調整ハザード比は、慢性腎臓病を伴う場合、糖尿病、心疾患、がんの患者を除外しても、1.51(95%信頼区間:1.01~2.25, 回帰係数のP値:P=0.045)でしたが、慢性腎臓病を伴わない場合、低炭水化物食スコアと死亡率との間に関連はありませんでした。腎機能悪化も高タンパク質食の落とし穴の一つと言えそうです。
3.2. 量よりも質の糖質選別
従来の糖質制限では、摂取する糖質の量を無差別に制限する一方で、糖質以外は何を食べてもよいという量に着目したアプローチが取られてきました。しかし、寿命を延ばしたいのであれば、糖質であれ、タンパク質であれ、脂質であれ、量よりも質を重視すべきです。タンパク質に関しては、動物性タンパク質(特に加工肉)よりも植物性タンパク質を増やした方がよいという結論が米国の調査から導かれましたが、糖質と脂質に関しても、種類の選別が必要です。
1999年から2014年にかけて、3万7233人の米国成人を対象に行われた前向きコホート研究[24]は、同じ糖質でも、全粒穀物、野菜、果物の糖質は健康的、精製穀物や砂糖は不健康、同じ脂質でも、不飽和脂肪酸は健康的、飽和脂肪酸は不健康としています。各食事スコア20パーセンタイル増加あたりの総死亡率の多変量調整ハザード比は、
- 不健康な低炭水化物ダイエット・スコアで、1.07(95%信用区間:1.02~1.11, 回帰係数のP値:P=0.01)
- 健康な低炭水化物ダイエット・スコアで、0.91(95%信用区間:0.87~0.95, 回帰係数のP値:P< 0.001)
- 不健康な低脂肪ダイエット・スコアで、1.06(95%信用区間:1.01~1.12, 回帰係数のP値:P=0.04)
- 健康な低脂肪ダイエット・スコアで、0.89(95%信用区間:0.85~0.93, 回帰係数のP値:P<0.001)
であったことが根拠です。要するに、健康を重視したダイエットでは、糖質と脂質の量的な比率変更よりも、質的な食材選別が重要ということです。
脂質やタンパク質をどの食材から取ればよいかという話は、また別の機会に譲り、ここでは、摂取すべき炭水化物は何かを考えることにします。結論から申し上げますと
- 消化に時間がかかる炭水化物
- 消化しにくい炭水化物
が推奨されます。
一番目の消化に時間がかかる炭水化物とは、低GI/低GLの炭水化物のことです。GI(Glycemic Index)とは、食事から2時間後までの血糖値の上昇を示す指標で、グルコースを100とした相対値で表されます。GL(Glycemic Load)とは、食品に含まれる糖質の重量にGIをかけて100で割った値です。GIが負荷の質を表す指標であるのに対して、GLは量をも考慮に入れた指数と言えます。
高GI/高GLの炭水化物を低GI/低GLの炭水化物で置き換えても、体重減量効果はわずか[25]もしくはほとんどなし[26]です。たんに消化と吸収がゆっくりになるだけで、摂取するカロリーに変化がないのですから、これには納得がいきます。それでも、食後に急激な高血糖をもたらす血糖値スパイクの防止になるので、生活習慣病の予防になります。以下は、そのエビデンスです。
- 2021年に公表されたシステマティック・レビューとメタアナリシス[27]によると、高GI/高GL食を摂取した対象群に対して、低GI/低GL食を摂取した処置群は、HbA1cを −0.32% 減少させました(95%信頼区間:−0.48~−0.16%、P < 0.001)。
- 2017年に公表されたシステマティック・レビューとメタアナリシス[28]によると、GL28単位の減少は、収縮期血圧を 2.0 mm Hg(95%信用区間:0.2~3.8 mm Hg, P=0.03)、拡張期血圧を 1.4 mm Hg(95%信用区間:0.1~2.6 mm Hg, P=0.03)低下させました。
- 2019年に公表されたシステマティック・レビューとメタアナリシス[29]によると、GIの心疾患の相対リスクは、10単位増加ごとに、1.24(95%信用区間:1.12~1.38, P<0.001)、 GLの心疾患の相対リスクは、65g/日増加ごとに、1.44(95%信用区間:1.25~1.65, P<0.001)でした。
血糖値スパイクの防止は、脂質制限ダイエットでは実現できない糖質制限のメリットですが、糖質を制限しなくても、高GI/高GL食を排除する糖質選別でも実現できるということです。
推奨する二番目の炭水化物に挙げた消化しにくい炭水化物とは、食物繊維、オリゴ糖、レジスタント・スターチ、糖アルコールなどのプレバイオティクスのことです。プレバイオティクスは、たんに消化管上部で消化されないだけでなく、腸内細菌の栄養源となるため、腸内環境の改善に貢献します。腸内細菌は、抗生物質(アンチバイオティックス)の対義語として、プロバイオティクスと呼ばれ、プロバイオティクスが増殖する環境を準備するという意味で、プレバイオティクスと名付けられました(プレは前という意味)。
代表的なプレバイオティクスである食物繊維の摂取には体重減少効果があります。2020年に公表されたシステマティック・レビューとメタアナリシス[30]によると、カロリー制限がなくても、食物繊維の摂取は体重を−0.33kg(95%信用区間:−0.51~−0.14kg, P=0.004)、体脂肪を−0.78%(95%信用区間:−1.56~0.00%, P=0.05)と、わずかではありますが、有意に減らします。また、2018年に公表されたシステマティック・レビューとメタアナリシス[31]によると、食物繊維の最低摂取に対する最高摂取の生活習慣病(メタボリック・シンドローム)になるオッズ比は、0.85(95%信用区間:0.79~0.92, P=0.005)でした。これ以外にも多くの健康効果があります。
3.3. 糖質選別のための提案
最後に、糖質選別を実践する上で、低GI/低GLかつプレバイオティクスが豊富な炭水化物として、具体的にどのような食材を選べばよいかを考えることにします。
まずは、主食となる低GI/低GLの炭水化物を探しましょう。各食品のGIは、シドニー大学提供のGlycemicindex.comで公表されているので、そこで調べられます。シドニー大学は、GIが70以上の食品を高GI食品 56~69の間の食品を中GI食品 55以下の食品を低GI食品と定義しています。以下は、Glycemicindex.com で調べた2022年3月現在の値です。
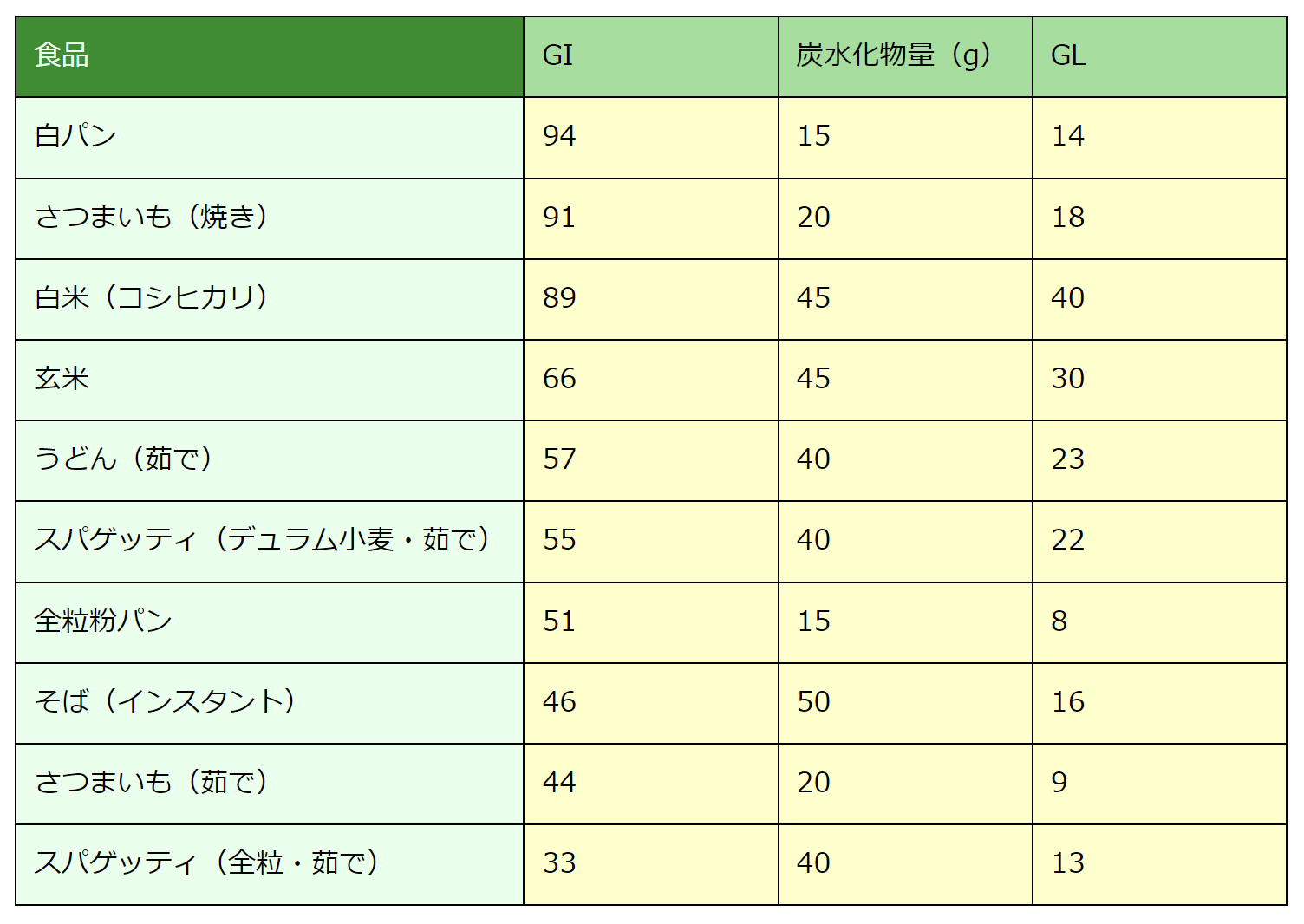
主食候補のグライセミック・インデックス、炭水化物量、グライセミック・ロード。
同じ穀物でも、精製穀物よりも全粒穀物の方が低GI/低GLであることがわかります。中でも、スパゲッティ(あるいはパスタ全般)のGI/GLの低さは注目に値します。しかし、日本のほとんどの小売店は、全粒粉パスタを売っていないので、その点、どこの小売店でも売っているサツマイモはお薦めです。サツマイモは穀物ではないから、主食になりえないと思うかもしれませんが、かつて沖縄県民は、サツマイモを主食としていました。沖縄県民は、食が欧米化する以前、日本一の(したがって、世界屈指の)長寿民でしたが、その原因の一つとして、サツマイモが挙げられるぐらいです[32]。「沖縄料理といえば豚肉」と思っている人もいるでしょうが、それは戦後の話で、戦前の沖縄では、豚肉はめったに食べられないぜいたく品でした。それでも沖縄県民は、大正時代から長寿であったことが知られています。やはりその主要因は、17世紀以降栽培され、米の代わりになったサツマイモに求められるべきです。パスタを主食とする地中海式ダイエットも悪くはありませんが、日本人なら、サツマイモを主食とする沖縄式ダイエットに注目すべきです。
多くの日本人は、サツマイモを焼いて食べます。しかし、この表を見てもわかるとおり、焼き芋は、高GIなので、茹でるか蒸した方が良い。その方がたんに低GI/低GLになるだけでなく、終末糖化産物(Advanced Glycation End Products=AGEs)の発生を減らせるからです。終末糖化産物とは、メイラード反応(還元糖によるアミノ酸/タンパク質の非酵素的な糖化反応)によって作られる老化物質で、「年齢」を連想させるAGEs(エイジィズ)の略称が好んで使われます。サツマイモには、還元糖もタンパク質も含まれているので、高温で熱すると、AGEsが発生します。茹でたり蒸したりする場合、100℃を超えることはないので、AGEsの発生を抑制できます。
AGEsは、たんに体内で発生させてはいけないだけでなく、体外から摂取することも避けなければいけない有害物質です。2017年に公表されたシステマティック・レビューとメタアナリシス[33]によると、低AGEs食は、インスリン抵抗性を−1.3(95%信用区間:−2.3~−0.2)、総コレステロールを−8.5 mg/dl(95%信用区間:−9.5~−7.4)LDLを −2.4 mg/dl(95%信用区間:−3.4~−1.3)低減させたとのことで、生活習慣病予防に効果があります。
サツマイモは、低GI/低GLであるだけでなく、水溶性/不溶性食物繊維やレジスタント・スターチといったプレバイオティクスが豊富です。レジスタント・スターチとは、消化吸収に抗う(レジスタント)でんぷん(スターチ)という意味で、食物繊維と同じような好ましい働きをします。レジスタント・スターチを増やす上で重要なことは、冷蔵庫で冷やしてから食べることです。宮城教育大学の研究[34]によると、サツマイモのレジスタント・スターチの量は、
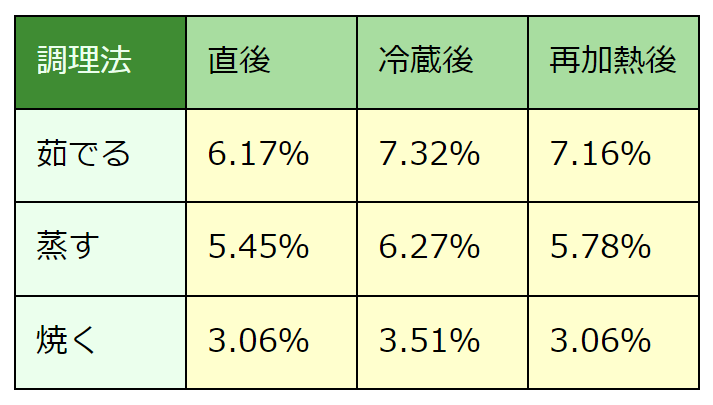
脱水操作後 Megazyme 社の RS 測定キットを使用して、レジスタント・スターチ量を測定。
とのことなので、レジスタント・スターチの量を最大化するには、茹でた後に冷やして食べるとよいということになります。
茹でる調理方法の欠点は、サツマイモの重要な栄養素が流出するところにあります。サツマイモには、抗酸化、抗糖尿病、抗潰瘍、抗腫瘍、免疫機能強化の効用をもたらす様々な薬用成分が含まれている[35]ので、煮汁を味噌汁やスープに活用するなどの工夫が必要です。また、紫色の皮も、栄養豊富なので、剥かずにそのまま食べましょう。

茹でたサツマイモ(左)とその煮汁(右)。
もちろん、糖質は、サツマイモだけでなく、様々な野菜や果物からも摂取されるべきです。果物は甘いから健康に良くないと思うかもしれませんが、フルーツ・ジュースとは異なり、果物は食物繊維が豊富であるため、糖の吸収が緩やかです。実際、多くの果物は、低GI/低GLです。
6万6719人の米国人女性(1984–2014年)と4万2016人の米国人男性(1986–2014年)を対象とした26の前向きコホート研究のメタアナリシス[36]によると、2皿/日と比較した5皿/日の果物・野菜摂取のハザード比は、
- 総死亡率で0.87(95%信用区間:0.85~0.90)
- 心疾患死亡率で0.88(95%信用区間:0.83~0.94)
- がん死亡率で0.90(95%信用区間:0.86~0.95)
- 呼吸器疾患死亡率で0.65(95%信用区間:0.59~0.72)
となり、いずれも有意に(非線形P値:p<0.001)1を下回りました。但し、サブグループの分析によれば、フルーツ・ジュース、エンドウ豆、トウモロコシ、ジャガイモの摂取による死亡率の低下は有意ではありませんでした。
健康という観点からするなら、炭水化物は穀物から取るものという固定観念を捨てて、低GI/低GLかつプレバイオティクスを豊富に含む野菜や果物からの糖質摂取を増やせばよいというのが今回の結論です。みなさんも、昔の沖縄県民のように、精製穀物の代わりにサツマイモを主食にし、砂糖入りの菓子の代わりに果物をデザートとする糖質選別で、健康寿命を延ばしてみてはいかがでしょうか。
4. 動画による要点のまとめ
5. 参照情報
- ↑ 厚生労働省「令和元年 国民健康・栄養調査結果の概要」令和2年10月27日. p. 39.
- ↑ Oh R, Gilani B, Uppaluri KR. Low Carbohydrate Diet. StatPearls Publishing; Last Update: July 12, 2021.
- ↑ Paoli, Antonio, Laura Mancin, Antonino Bianco, Ewan Thomas, João Felipe Mota, and Fabio Piccini. “Ketogenic Diet and Microbiota: Friends or Enemies?” Genes 10, no. 7 (July 2019): 534.
- ↑ Robert Atkins. Dr. Atkins’ Diet Revolution. McKay. 1972.
- ↑ William Morgan. Diabetes mellitus: its history, chemistry, anatomy, pathology, physiology and treatment. 1877. Boericke & Tafel.
- ↑ 日本糖尿病学会『糖尿病食事療法のための食品交換表』文光堂; 第7版 (2013/11/1).
- ↑ Churuangsuk, C., M. Kherouf, E. Combet, and M. Lean. “Low-Carbohydrate Diets for Overweight and Obesity: A Systematic Review of the Systematic Reviews.” Obesity Reviews 19, no. 12 (2018): 1700–1718.
- ↑ Naude, Celeste E., Amanda Brand, Anel Schoonees, Kim A. Nguyen, Marty Chaplin, and Jimmy Volmink. “Low-Carbohydrate versus Balanced-Carbohydrate Diets for Reducing Weight and Cardiovascular Risk.” The Cochrane Database of Systematic Reviews 1 (January 28, 2022): CD013334.
- ↑ 標本調査において、標本の統計学的分析から推測される、確率0.95で母集団の平均が含まれる区間のこと。この場合のように、95%信頼区間がすべて負なら、確率0.95で母平均は負と判断されます。
- ↑ Kaplan NM. “The Deadly Quartet: Upper-Body Obesity, Glucose Intolerance, Hypertriglyceridemia, and Hypertension.” Archives of Internal Medicine 149, no. 7 (July 1, 1989): 1514–20.
- ↑ Ceriello, Antonio, Katherine Esposito, Ludovica Piconi, Michael Ihnat, Jessica Thorpe, Roberto Testa, Anna Rita Bonfigli, and Dario Giugliano. “Glucose ‘Peak’ and Glucose ‘Spike’: Impact on Endothelial Function and Oxidative Stress.” Diabetes Research and Clinical Practice 82, no. 2 (November 1, 2008): 262–67.
- ↑ Weber, Daniela D., Sepideh Aminazdeh-Gohari, and Barbara Kofler. “Ketogenic Diet in Cancer Therapy.” Aging (Albany NY) 10, no. 2 (February 11, 2018): 164–65.
- ↑ Batch, Jennifer T., Sanjay P. Lamsal, Michelle Adkins, Senan Sultan, and Monica N. Ramirez. “Advantages and Disadvantages of the Ketogenic Diet: A Review Article.” Cureus 12, no. 8 (August 10, 2020).
- ↑ Rusek, Marta, Ryszard Pluta, Marzena Ułamek-Kozioł, and Stanisław J. Czuczwar. “Ketogenic Diet in Alzheimer’s Disease.” International Journal of Molecular Sciences 20, no. 16 (January 2019): 3892.
- ↑ 厚生労働省「死因順位別にみた年齢階級・性別死亡数・死亡率(人口10万対)・構成割合」『人口動態統計年報』平成21年.
- ↑ WHO. “The top 10 causes of death.” 12 January 2017.
- ↑ Lagiou, P., S. Sandin, E. Weiderpass, A. Lagiou, L. Mucci, D. Trichopoulos, and H.-O. Adami. “Low Carbohydrate–High Protein Diet and Mortality in a Cohort of Swedish Women.” Journal of Internal Medicine 261, no. 4 (2007): 366–74.
- ↑ Fung, Teresa T., Rob M. van Dam, Susan E. Hankinson, Meir Stampfer, Walter C. Willett, and Frank B. Hu. “Low-Carbohydrate Diets and All-Cause and Cause-Specific Mortality: Two Cohort Studies.” Annals of Internal Medicine 153, no. 5 (September 2010): 289–98.
- ↑ Seidelmann, Sara B, Brian Claggett, Susan Cheng, Mir Henglin, Amil Shah, Lyn M Steffen, Aaron R Folsom, Eric B Rimm, Walter C Willett, and Scott D Solomon. “Dietary Carbohydrate Intake and Mortality: A Prospective Cohort Study and Meta-Analysis.” The Lancet Public Health 3, no. 9 (September 1, 2018).
- ↑ Nakamura, Yasuyuki, Nagako Okuda, Tomonori Okamura, Aya Kadota, Naoko Miyagawa, Takehito Hayakawa, Yoshikuni Kita, et al. “Low-Carbohydrate Diets and Cardiovascular and Total Mortality in Japanese: A 29-Year Follow-up of NIPPON DATA80.” British Journal of Nutrition 112, no. 6 (September 2014): 916–24.
- ↑ Larsson, Susanna C., and Nicola Orsini. “Red Meat and Processed Meat Consumption and All-Cause Mortality: A Meta-Analysis.” American Journal of Epidemiology 179, no. 3 (February 1, 2014): 282–89.
- ↑ Cai, Honglin, Tomotaka Sobue, Tetsuhisa Kitamura, Junko Ishihara, Akiko Nanri, Tetsuya Mizoue, Motoki Iwasaki, et al. “Low-Carbohydrate Diet and Risk of Cancer Incidence: The Japan Public Health Center‐based Prospective Study.” Cancer Science 113, no. 2 (February 2022): 744–55.
- ↑ Zhang, Nanhui, Yichun Cheng, Ran Luo, Dan Chang, Tingting Liu, Zufeng Wang, Kanglin Guo, Shuwang Ge, and Gang Xu. “Low-Carbohydrate-Diet Score and Mortality in Adults With and Without Chronic Kidney Disease: Results From the Third National Health and Nutrition Examination Survey.” Journal of Renal Nutrition, December 28, 2021.
- ↑ Shan, Zhilei, Yanjun Guo, Frank B. Hu, Liegang Liu, and Qibin Qi. “Association of Low-Carbohydrate and Low-Fat Diets With Mortality Among US Adults.” JAMA Internal Medicine 180, no. 4 (April 1, 2020): 513–23.
- ↑ Ni, Chunxiao, Qingqing Jia, Gangqiang Ding, Xifeng Wu, and Min Yang. “Low-Glycemic Index Diets as an Intervention in Metabolic Diseases: A Systematic Review and Meta-Analysis.” Nutrients 14, no. 2 (January 2022): 307.
- ↑ Gaesser, Glenn A, Julie Miller Jones, and Siddhartha S Angadi. “Perspective: Does Glycemic Index Matter for Weight Loss and Obesity Prevention? Examination of the Evidence on ‘Fast’ Compared with ‘Slow’ Carbs.” Advances in Nutrition 12, no. 6 (November 1, 2021): 2076–84.
- ↑ Chiavaroli, Laura, Danielle Lee, Amna Ahmed, Annette Cheung, Tauseef Khan, Sonia Blanco Mejia, Arash Mirrahimi, et al. “Low Glycemic Index/Load Dietary Patterns and Glycemia and Cardiometabolic Risk Factors in Diabetes: A Systematic Review and Meta-Analysis of Randomized Controlled Trials.” Current Developments in Nutrition 5, no. Supplement_2 (June 1, 2021): 1018.
- ↑ Evans, Charlotte EL, Darren C Greenwood, Diane E Threapleton, Chris P Gale, Christine L Cleghorn, and Victoria J Burley. “Glycemic Index, Glycemic Load, and Blood Pressure: A Systematic Review and Meta-Analysis of Randomized Controlled Trials.” The American Journal of Clinical Nutrition 105, no. 5 (May 1, 2017): 1176–90.
- ↑ Livesey, Geoffrey, and Helen Livesey. “Coronary Heart Disease and Dietary Carbohydrate, Glycemic Index, and Glycemic Load: Dose-Response Meta-Analyses of Prospective Cohort Studies.” Mayo Clinic Proceedings: Innovations, Quality & Outcomes 3, no. 1 (March 1, 2019): 52–69.
- ↑ Jovanovski, Elena, Nourah Mazhar, Allison Komishon, Rana Khayyat, Dandan Li, Sonia Blanco Mejia, Tauseef Khan, et al. “Can Dietary Viscous Fiber Affect Body Weight Independently of an Energy-Restrictive Diet? A Systematic Review and Meta-Analysis of Randomized Controlled Trials.” The American Journal of Clinical Nutrition 111, no. 2 (February 1, 2020): 471–85.
- ↑ Wei, Baozhu, Yang Liu, Xuan Lin, Ying Fang, Jing Cui, and Jing Wan. “Dietary Fiber Intake and Risk of Metabolic Syndrome: A Meta-Analysis of Observational Studies.” Clinical Nutrition 37, no. 6, Part A (December 1, 2018): 1935–42.
- ↑ David Robson. “A high-carb diet may explain why Okinawans live so long.” BBC Future.18th January 2019.
- ↑ Baye, Estifanos, Velislava Kiriakova, Jaime Uribarri, Lisa J. Moran, and Barbora de Courten. “Consumption of Diets with Low Advanced Glycation End Products Improves Cardiometabolic Parameters: Meta-Analysis of Randomised Controlled Trials.” Scientific Reports 7, no. 1 (May 23, 2017): 2266.
- ↑ 亀井文, 高橋遥「さつまいもの加熱調理直後、冷蔵保存及び再加熱によるレジスタントスターチ量の変化」『一般社団法人日本家政学会研究発表要旨集』69 (2017): 146.
- ↑ Mohanraj, Remya, and Subha Sivasankar. “Sweet Potato (Ipomoea Batatas [L.] Lam) – A Valuable Medicinal Food: A Review.” Journal of Medicinal Food 17, no. 7 (July 2014): 733–41.
- ↑ Wang, Dong D., Yanping Li, Shilpa N. Bhupathiraju, Bernard A. Rosner, Qi Sun, Edward L. Giovannucci, Eric B. Rimm, et al. “Fruit and Vegetable Intake and Mortality.” Circulation 143, no. 17 (April 27, 2021): 1642–54.


コメント